Czujesz, że coś się zmieniło i masz mniejszą niż wcześniej kontrolę nad swoim pęcherzem? W trakcie intensywnego kaszlu, szalonego śmiechu lub wysiłku fizycznego poczułaś, że Twoja bielizna zrobiła się wilgotna lub mokra? Zaczęłaś częściej zakładać podpaski lub kupiłaś specjalne wkładki? Czujesz się mniej pewnie w różnych sytuacjach? To może być nietrzymanie moczu! Objawy problemu, jak również metody leczenia nietrzymania moczu opisujemy w tym artykule, bazując zarówno na własnych doświadczeniach, jak i konkretnych danych.
Międzynarodowa Organizacja Zdrowia (WHO) już dzisiaj uważa nietrzymanie moczu za jeden z ważniejszych, ogólnoświatowych problemów zdrowotnych XXI wieku. Co więcej, w związku z wydłużającą się długością życia będzie on dotyczył coraz większej ilości kobiet. Nietrzymanie moczu jest klasyfikowane jako choroba, która wprawdzie nie zagraża życiu, ma jednak znaczący wpływ na jego komfort w wielu aspektach: zawodowym, społecznym, towarzyskim, intymnym, rodzinnym, a przede wszystkim emocjonalnym.
Definicja i skala problemu nietrzymania moczu
Nietrzymaniem moczu, albo inaczej popuszczaniem moczu u kobiet określa się jakikolwiek epizod niezależnego od woli wycieku moczu z pęcherza moczowego. Jak pewnie sama zauważyłaś, nie jest to temat poruszany na szeroką skalę w kontekście profilaktyki. Być może dlatego, że dane z literatury na temat skali problemu nietrzymania moczu (inkontynencji) na świecie wykazują dużą rozpiętość od 5,2% do 70%. Dlaczego? Ta rozbieżność może wynikać z wielu czynników należą do nich między innymi:
- wstydliwy charakter choroby – często same kobiety nie zgłaszają nigdzie, że doświadczają nietrzymania moczu (według badań prowadzonych w Szwecji przez Simeonova i wsp., tylko 6% kobiet cierpiących na tę chorobę poszukiwało pomocy medycznej),
- przyjmowanie różnych progów określających nietrzymanie moczu,
- metodologii badania,
- wieku badanych kobiet.
Dlatego ciężko mówić o skali. Jako specjalistki w dziedzinie uroginekologii możemy jedynie stwierdzić na przykładzie naszych pacjentek, że problem staje się powszechny – skala rośnie, ale wciąż temat nietrzymania moczu jest za rzadko poruszany przez same pacjentki, ale również przez lekarzy i innych specjalistów. I dotyczy to zarówno przejściowego nietrzymania moczu, jak również przewlekłego nietrzymania moczu.
Jakie są rodzaje nietrzymania moczu?
Jest wiele skal klasyfikujących typy nietrzymania moczu. Obecnie najczęściej wykorzystywaną i najprostszą jest klasyfikacja wg International Continenece Society (ICS), wyróżniająca:
- Wysiłkowe nietrzymanie moczu – objawy wysiłkowego nietrzymania moczu to bezwiedna utrata moczu podczas uruchamiania tłoczni brzusznej, na przykład w trakcie wysiłku fizycznego, kichania lub kaszlu,
- Naglące nietrzymanie moczu wyciek moczu poprzedzony uczuciem parcia naglącego (nagłej, niemożliwej do opanowania potrzeby oddania moczu),
- Mieszane nietrzymanie moczu – wyciek moczu związany z parciem naglącym oraz wysiłkiem, kichaniem, kaszlem,
- Inne typy nietrzymania moczu – związane np. z chorobami neurologicznymi, przepełnieniem pęcherza moczowego, przyjmowanymi lekami
W tym artykule dowiesz się więcej o wysiłkowym nietrzymaniu moczu, ponieważ jest to typ, który najczęściej występuje u kobiet.
Przyczyny wysiłkowego nietrzymania moczu u kobiet
Mogą być różne przyczyny wysiłkowego nietrzymania moczu. Niektórym pacjentkom łatwo jest wskazać moment, w którym zaczęły pojawiać się dolegliwości z nietrzymania moczu, inne mają z tym kłopot.
Zgodnie z obecną wiedzą przyczyny wysiłkowego nietrzymania moczu wiążemy głównie z:
- Uszkodzeniem lub/i dysfunkcją biernego aparatu odpowiedzialnego za trzymanie moczu (przede wszystkim więzadeł łonowo-cewkowych),
- uszkodzeniem lub/i dysfunkcją czynnego aparatu odpowiedzialnego za trzymanie moczu (np. osłabienie mięśni dna miednicy popularnie nazywanych mięśniami Kegla)
- nieodpowiednim stanem odżywienia śluzówki cewki moczowej (za to odpowiedzialne są hormony płciowe, których stężenie spada w okresie menopauzy i powoduje pogorszenie trofiki śluzówki cewki moczowej) – tu można dać odnośnik do poprzedniego artykułu nt atrofii
Czynniki ryzyka: ciąża, poród, menopauza, otyłość
Występują określone czynniki ryzyka, które mają wpływ na to, jak często występuje wysiłkowe nietrzymanie moczu. Według badań do najczęstszych przyczyn nietrzymania moczu. Możemy zaliczyć do nich:
- wiek,
- porody (szczególnie drogami natury),
- ciąże,
- menopauzę i zmianę gospodarki hormonalnej,
- zbyt dużą lub zbyt niską masę ciała,
- częste zaparcia,
- infekcje,
- przebyte zabiegi układu moczowo-płciowego,
- zabiegi operacyjne w zakresie miednicy mniejszej,
- choroby współistniejące (np. cukrzyca, POCHP, depresja, choroba Parkinsona),
- rasę,
- intensywny wysiłek fizyczny, dźwiganie.
Wysiłkowe nietrzymanie moczu – najczęstszy typ

Wysiłkowe nietrzymanie moczu występuje u kobiet najczęściej. Została opracowana specjalna skala (skala Stamey’a), dzięki której wyodrębniono III stopnie tej choroby.
- Stopień I – nietrzymanie moczu – wyciek moczu przy dużym i nagłym wysiłku fizycznym, który powoduje gwałtowny wzrost ciśnienia śródbrzusznego np. aktywność fizyczna, kaszel, kichanie
- Stopień II – wyciek moczu przy wysiłku o średnim nasileniu czyli takim, podczas którego wzrost ciśnienia śródbrzusznego towarzyszy codziennym czynnościom takim jak chodzenie po schodach, podbiegnięcie, sprzątanie, podniesienie cięższego przedmiotu,
- Stopień III – wyciek moczu podczas spokojnego chodzenia, podczas leżenia, z którymi związany jest niewielki wzrost ciśnienia śródbrzusznego
Moment, w którym zauważysz, że Twoja bielizna jest mocno wilgotna lub mokra i nie wiesz, jak do tego doszło, to dobry punkt wyjścia, by umówić się na wizytę do specjalisty, który po rozpoznaniu objawów wysiłkowego nietrzymania moczu, pomoże Ci ustalić powody i wdrożyć terapię, mającą na celu redukcję nietrzymania moczu.
Diagnostyka wysiłkowego nietrzymania moczu
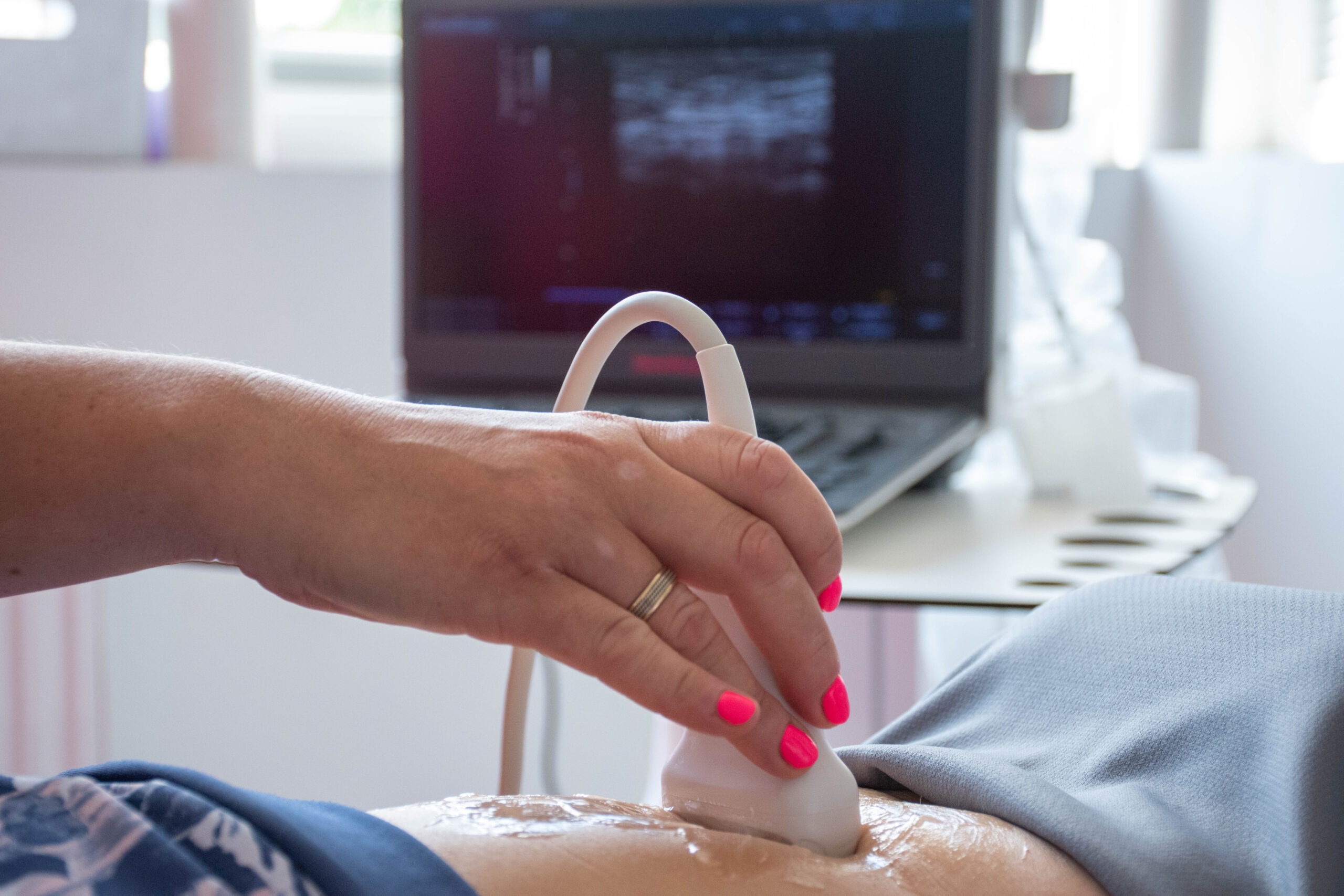
Wizyta u specjalisty i rozmowa na temat nietrzymania moczu jest dla wielu pacjentek bardzo stresująca. Pamiętaj jednak, że ten problem zdrowotny wymaga zaopiekowania jak każdy inny. Masz prawo czuć się komfortowo i udać się po wsparcie do specjalisty. Jak wygląda diagnostyka wysiłkowego nietrzymania moczu w profesjonalnym gabinecie?
Podstawą jest dokładny wywiad z pacjentką, który pozwoli wstępnie ustalić typ dysfunkcji, a także zaplanować dalszą diagnostykę i leczenie; kolejnym elementem diagnostyki jest dzienniczek mikcji.
Podczas wizyty wykonywane jest:
- badanie fizykalne (specjalista analizuje: chód, postawę ciała; wykonuje badanie okolicy krocza, badanie per vaginum, ocenę blizn, przeprowadza próbę kaszlową i próbę Valsalvy),
- USG funkcjonalne, jeśli są do tego wskazania,
- badanie urodynamiczne (jest wykonywane przez lekarza np. w celu zakwalifikowania pacjentki do leczenia operacyjnego).
Na wizytę pacjentka powinna mieć ze sobą również wyniki ogólnego badania moczu, uzupełnione o posiew moczu, jeśli jest wskazanie.
Dzienniczek mikcji – jak go prowadzić?
Po dokładnym wywiadzie specjalista musi dowiedzieć się, jaka jest intensywność problemu – nietrzymania moczu, a także zauważyć, czy u pacjentki występują nieświadome zachowania, które mogą nasilić dysfunkcję w trakcie trwania terapii. Dzienniczek mikcji pomaga również określić, czy terapia przynosi postępy.
Pacjentka prowadzi dzienniczek mikcji przez 2-3 doby. W tym czasie: zapisuje godzinę i ilość wydalonego moczu, a także godzinę i ilość przyjętych płynów, incydenty mimowolnego gubienia moczu lub parcia naglącego oraz ich intensywność. W dzienniczku mikcji warto zaznaczyć w jakich sytuacjach doszło do nietrzymania moczu i uwzględnić szczególne wydarzenia w trakcie dnia do których należą między innymi: uprawianie sportu, wystąpienie sytuacji stresowych, czy nagła zmiana temperatury zewnętrznej (wejście do klimatyzowanego pomieszczenia, czy podejście do lodówek w sklepie).
Dzienniczek mikcji pomoże Ci jeszcze lepiej przygotować się do pierwszej wizyty u fizjoterapeutki uroginekologicznej.
Do prowadzenia dzienniczka mikcji możesz wykorzystać wzór gotowy do pobrania i wydrukowania dostępny na naszej stronie: Dzienniczek mikcji
Do mierzenia ilości moczu w trakcie mikcji zaopatrz się w miarkę spożywczą (objętość pęcherza to 300-700ml), którą będziesz trzymać obok toalety, żeby mieć ją pod ręką. To ważne, żebyś zadbała o maksymalnie komfortowe warunki do przeprowadzania pomiarów.
Jeśli przygotowałaś dzienniczek mikcji i wybierasz się na wizytę do fizjoterapeutki uroginekologicznej, to zabierz go ze sobą.
Badanie urodynamiczne – na czym polega?
W ramach diagnostyki wysiłkowego nietrzymania moczu specjalista może chcieć wykonać badanie urodynamiczne. Jest to badanie, które odwzorowuje dolegliwości nietrzymania moczu pacjenta w warunkach laboratoryjnych w celu dokonania ich obiektywnej oceny i pomiarów.
Badanie urodynamiczne jest badaniem dodatkowym. Powinno być stosowane tylko wtedy gdy wywiad, badanie fizykalne i USG (lub inne badania obrazowe) nie dają jednoznacznej odpowiedzi, a samo badanie urodynamiczne może dostarczyć informacji istotnych do zaplanowania leczenia. Badanie urodynamiczne wykonywane jest również wtedy, gdy brane jest pod uwagę operacyjne leczenie nietrzymania moczu.
Standardowe badanie urodynamiczne wg ICS obejmuje:
- uroflowmetrię,
- cystometrię,
- badanie ciśnieniowo przepływowe.
Leczenie wysiłkowego nietrzymania moczu
Po postawieniu diagnozy otrzymasz plan leczenia, którego podstawą jest leczenie zachowawcze rekomendowane jako leczenie pierwszego rzutu w I stopniu wysiłkowego nietrzymania moczu, a w II i III stopniu jest leczeniem uzupełniającym. Filarem leczenia jest fizjoterapia, która zawiera między innymi: trening mięśni dna miednicy, biofeedback, elektrostymulację, naukę ergonomii życia codziennego, korekcję postawy i toru oddechowego.
Jeśli tego wymaga stan pacjentki rozwiązaniem może okazać się również pessaroterapia. Operacyjne leczenie nietrzymania moczu rozważane jest w przypadku II lub III stopnia nietrzymania moczu i odczuwania przez pacjentkę dyskomfortu związanego z chorobą. Polskie Towarzystwo Uroginekologiczne zaleca wykonanie diagnostyki urodynamicznej przed podjęciem leczenia operacyjnego z powodu nietrzymania moczu.
Równolegle z leczeniem zachowawczym możliwe jest również wdrożenie farmakoterapii.
Ćwiczenia mięśni Kegla – skuteczność i technika
W ramach leczenia zachowawczego wysiłkowego nietrzymania moczu zalecana jest fizjoterapia i trening mięśni dna miednicy (Pelvic Floor Muscule Trening – PFMT).
Mięśnie dna miednicy są powszechnie nazywane mięśniami Kegla – pewnie spotkałaś się już z tą nazwą.
Mięśnie dna miednicy są mięśniami szkieletowymi i składają się z dwóch rodzajów włókien:
- włókien mięśniowych typu I, wolnokurczliwych, które są wytrzymałe, mogą długo wykonywać dany wysiłek ale nie mają dużej szybkości i siły – możemy je porównać do maratończyków,
- włókien mięśniowych typu II, szybkokurczliwych, które są silne i szybkie, ale nie mają wytrzymałości – możemy je porównać do sprinterów.
Ze względu na funkcję mięśni dna miednicy mamy w nich około 70 % włókien wolnokurczliwych i 30 % szybkokurczliwych, dlatego trening mięśni dna miednicy powinien uwzględniać zarówno ćwiczenia poprawiające funkcję włókien typu I, jak i i II typu – przecież maratończyk ma rozpisany inny trening niż sprinter. Warto ćwiczyć nie tylko aktywację z maksymalną siłą i rozluźnienie, ale również aktywację na 25-50% siły maksymalnej utrzymaną 10-30 sek. Więcej informacji o tym jak bezpiecznie i efektywnie ćwiczyć mięśnie dna miednicy uzyskasz podczas wizyty u fizjoterapeutki uroginekologicznej.
Trening mięśni Kegla ma na celu poprawę ich funkcji czyli: wytrzymałości, siły, koordynacji, prawidłowej aktywacji i rozluźnienia. Poprawiając te parametry redukujemy lub wręcz całkowicie eliminujemy występowanie mimowolnego wycieku moczu. Jeśli pojawiła się konieczność leczenia operacyjnego, dobrze funkcjonujące mięśnie dna miednicy wpływają na pozytywne utrwalenie efektu operacji. Trening mięśni dna miednicy jest najskuteczniejszą formą leczenia w przypadku I stopnia wysiłkowego nietrzymania moczu.
Być może widziałaś w Internecie wytyczne, że ćwiczenia Kegla polegają na kilkusekundowym wstrzymaniu strumienia moczu podczas mikcji. Nic bardziej mylnego! Oddawanie moczu, to moment, w którym mięśnie dna miednicy powinny się rozluźnić. Napinanie ich w takiej chwili jest działaniem wbrew ich funkcji.
Po szkoleniu z doświadczoną fizjoterapeutką uroginekologiczną ćwiczenia mięśni dna miednicy możesz wykonać samodzielnie w domu. Zastanawiasz się, jak zacząć? W pierwszej kolejności musisz się nauczyć aktywować mięśnie dna miednicy, to absolutna podstawa! Dopiero później podczas wizyty można dobrać trening mięśni dna miednicy odpowiedni dla Ciebie.
Jak zacząć aktywować mięśnie dna miednicy:
- usiądź wyprostowana lub połóż się na plecach,
- zlokalizuj swoje mięśnie dna miednicy (znajdują się w dolnej części miednicy między guzami kulszowymi, spojeniem łonowym a kością guziczną),
- przenieś swoją uważność w ten rejon i postaraj się go poczuć, napnij i rozluźnij kilka razy tą okolicę,
- teraz wyobraź sobie, że w pochwie masz tampon i starasz się ten tampon delikatnie chwycić mięśniami dna miednicy i wciągnąć do góry, a następnie opuścić do pozycji początkowej. Wciąganie tampona to jest właśnie aktywacja MDM, a opuszczanie w dół to jest rozluźnienie,
- wykonuj ten ruch z różną siłą, utrzymaj aktywne mięśnie przez kilka sekund i rozluźnij je do końca.
Gdy już umiesz aktywować mięśnie dna miednicy, możesz zacząć myśleć o wykonywaniu prawidłowego treningu.
Farmakoterapia – leki stosowane w leczeniu wysiłkowego nietrzymania moczu
Obok leczenia zachowawczego wysiłkowego nietrzymania moczu są pacjentki, u których warto wdrożyć farmakoterapię. Badania wykazują skuteczność stosowania miejscowej estrogenoterapii u kobiet w okresie około lub po menopauzie, szczególnie przy jednoczesnym zastosowaniu treningu mięśni dna miednicy.
Natomiast stosowanie leków z grupy agonistów receptorów alfa – adrenergicznych, trójpierścieniowych leków przeciwdepresyjnych czy inhibitorów wychwytu zwrotnego serotoniny i noradrenaliny w świetle dzisiejszych badań nie wykazuje wystarczającej skuteczności w leczeniu wysiłkowego nietrzymania moczu.
Zabiegi chirurgiczne: taśmy podcewkowe, operacja Burcha
Leczenie operacyjne wysiłkowego nietrzymania moczu jest rozważane w przypadku nasilenia się objawów i gdy leczenie zachowawcze nie przyniosło spodziewanych rezultatów. Dlatego tak ważne jest, abyś rozpoczynając leczenie nietrzymania moczu, pozostawała pod opieką doświadczonego specjalisty i na bieżąco informowała go o swoim samopoczuciu.
W ramach leczenia operacyjnego stosowane są taśmy podcewkowe. Jest to zabieg, który polega na wszczepieniu syntetycznej taśmy pod cewkę moczową. Ma ona na celu wsparcie zamknięcia cewki moczowej przy zwiększony ciśnieniu śródbrzusznym (kaszlu, kichaniu, wysiłku fizycznym), a w konsekwencji redukcję niekontrolowanego oddawania moczu związanego wysiłkowym nietrzymaniem moczu.
Ze względu na technikę implantacji wyróżniamy:
- TVT – taśmy załonowe,
- TOT – taśmy przeprowadzane przez otwór zasłonowy.
Zarówno technika TOT jak i TVT charakteryzują się wysoką skutecznością, różnią się natomiast wskazaniami (np. wiek i aktywność pacjentki, sztywność cewki, obecność uchyłków okołocewkowych). Obecnie taśmy podcewkowe są złotym standardem w operacyjnym leczeniu wysiłkowego nietrzymania moczu.
U pacjentek, u których są wskazania (np. nawrotowe nietrzymanie moczu) lekarze wykonują operację Burcha (kolposuspensja), która polega na podwieszeniu ściany pochwy do więzadła Coopera. Dzięki temu uzyskuje się podparcie cewki moczowej i zapobiega jej nadmiernemu ruchowi. Zabieg ten może być przeprowadzony laparoskopowo lub techniką klasyczną (otwartą – laparotomia). Skuteczność operacji Burcha jest nieco mniejsza niż taśm podcewkowych, ale bardziej znane jest nam jej działanie długoterminowe – taśmy są stosowane od 1997 roku a kolposuspensja od 1961 roku.
Profilaktyka nietrzymania moczu

Skala problemu nietrzymania moczu nie jest dobrze znana, stąd błędne przekonanie, że wysiłkowe nietrzymanie moczu to dysfunkcja, która może wystąpić u starszych osób, szczególnie kobiet. Musimy jednak pamiętać, że jest to problem, który może się pojawić niezależnie od płci oraz wieku.
Wprowadzając profilaktykę i jednocześnie wyrabiając odpowiednie nawyki, jesteśmy w stanie zredukować ryzyko wystąpienia wysiłkowego nietrzymania moczu. Przecież zębów nie zaczynamy myć dopiero po pierwszym leczeniu kanałowym.
Dlatego warto:
- wprowadzić prawidłowe nawyki toaletowe,
- skorygować postawę ciała,
- wprowadzić odpowiednie oddychanie,
- nauczyć się przyjmować odpowiednią pozycję ciała w trakcie kichania lub kaszlu (szczególnie, gdy towarzyszą przedłużającym się infekcjom lub alergii),
- ćwiczyć mięśnie dna miednicy,
- zadbać o regularną aktywność fizyczną,
- zrezygnować z używek (alkoholu, nikotyny),
- dzięki odpowiedniej diecie dbać o prawidłową masę ciała,
- zapobiegać zaparciom,
- zapewniać dobre odżywienie i nawodnienie tkanek.
Jeśli do tej pory ciało było dla Ciebie jedynie narzędziem, a nie towarzyszem, wprowadzenie nowych nawyków może zająć trochę czasu. Jednak stosując metodę małych kroków, możesz naprawdę wiele osiągnąć. Współczesna medycyna skupia się najczęściej na leczeniu problemu, bez sięgania do jego źródła. Tymczasem drobne, a jednocześnie tak często pomijane elementy mają olbrzymi wpływ na zachowanie dobrostanu aparatu podtrzymującego. Co więcej, zmieniając styl życia i działając holistycznie, będziesz realizować nie tylko profilaktykę nietrzymania moczu, ale przede wszystkim zainwestujesz w swoje zdrowie i dobre samopoczucie. Twoje ciało na pewno Ci za to podziękuje!
Ćwiczenia dna miednicy jako podstawa

Trening mięśni dna miednicy jest uznaną formą nie tylko leczenia, ale również profilaktyki wysiłkowego nietrzymania moczu. Pozwala zachować: siłę, wytrzymałość, prawidłową funkcję mięśni dna miednicy. Zwiększa również świadomość ciała, co wiąże się z szybkim zauważeniem pojawiającej się dysfunkcji i reagowaniem na nią. Warto wspomnieć, że im szybciej, w mniej zaawansowanym stopniu wysiłkowego nietrzymania moczu włączymy indywidualnie dobrane leczenie, tym osiągniemy szybszy i bardziej satysfakcjonujący efekt terapii.
Utrzymanie prawidłowej masy ciała i zdrowego stylu życia
Punktem wyjścia dla zdrowia i dobrego samopoczucia jest utrzymanie prawidłowej masy ciała. W wielu badaniach został udowodniony związek pomiędzy otyłością a nietrzymaniem moczu (szczególnie wysiłkowym). Szacuje się, że każdy wzrost BMI, czyli wskaźnika masy ciała o 5 jednostek powoduje wzrost ryzyka wystąpienia nietrzymania moczu o 20-70%. Temat jest o tyle złożony, że niezależnie od pobudek, z jakich następuje decyzja o zmniejszeniu masy ciała, należy podejść do tego spokojnie. Trzeba pamiętać, że otyłość jest chorobą, która wymaga leczenia pod kontrolą doświadczonego specjalisty. Dlaczego?
Tkanka tłuszczowa jest tkanką podporową, więc jej nagła redukcja (schudnięcie) może doprowadzić do nasilenia objawów nietrzymania moczu. Podstawą jest oczywiście utrzymanie prawidłowej masy ciała. Natomiast samo chudnięcie powinno być w przypadku osób chorujących na otyłość procesem, który jest realizowany stopniowo i polega na: redukcji kalorii i wprowadzeniu aktywności fizycznej, ćwiczeń wzmacniających, które poprawiają funkcję mięśni (całego ciała, również dna miednicy), a jednocześnie funkcję podtrzymującą
Unikanie zaparć
W leczeniu i profilaktyce wysiłkowego nietrzymania moczu nie możemy pominąć zaparć. Trudność z oddaniem stolca wymusza silne parcie w trakcie defekacji. Dochodzi do zwiększenia ciśnienia w jamie brzusznej, przeciążenia struktur dna miednicy (mięśni, więzadeł, powięzi).
Występują u Ciebie zaparcia? W pierwszej kolejności zweryfikuj dietę, ilość przyjmowanych płynów oraz wprowadź aktywność fizyczną. Jeśli to nie rozwiąże problemu, zgłoś się do specjalisty, który przeprowadzi diagnostykę i wprowadzi leczenie mające na celu regularne i bezwysiłkowe wypróżnienie. Twoje mięśnie dna miednicy będą Ci za to wdzięczne.
Wsparcie w codziennym życiu

Wiele kobiet zaczyna ograniczać swoje codzienne aktywności, wycofuje się z życia społecznego i towarzyskiego gdy pojawia się u nich albo nasila nietrzymanie moczu, inkontynencja. Na co dzień towarzyszy im poczucie wykluczenia i ograniczenia. Wstyd i dyskomfort mogą prowadzić do znacznego spadku aktywności fizycznej i kolejnych problemów zdrowotnych. Konieczność zmiany nawyków, poczucie bezradności – to wszystko może stać się solidnymi podstawami stanów depresyjnych a nawet depresji. Dlatego tak ważne jest, by kobiety, które borykają się z nietrzymaniem moczu otrzymały niezbędne wsparcie. W wielu przypadkach zmiana codziennych nawyków, a także wdrożenie leczenia zachowawczego i innych zaleceń fizjoterapeutki uroginekologicznej może okazać się wystarczające. Zanim jednak nastąpi zauważalna poprawa, może minąć trochę czasu. Jaką doraźną pomoc można zastosować?
Wkładki urologiczne i pieluchomajtki – kiedy warto je stosować?
Konsultacja ze specjalistką, diagnostyka, holistyczne podejście, zmiana nawyków – są to działania, które warto podjąć, by dolegliwość jaką jest wysiłkowe nietrzymanie moczu straciła na intensywności lub całkowicie zniknęła. Po jakie doraźne rozwiązania mogą sięgnąć kobiety, mające problem z niekontrolowanym oddawaniem moczu?
Często pierwszym materiałem higienicznym stosowanym przez pacjentki z nietrzymaniem moczu są podpaski lub wkładki higieniczne. Nie jest to jednak najlepszy wybór. Te produkty przeznaczone są do wchłaniania krwi i wydzieliny z pochwy czyli płynów o większej gęstości i występujących w mniejszej ilości. Nie zapewniają również skutecznego zabezpieczenia przed nieprzyjemnym zapachem. Zamiast zwykłych wkładek i podpasek higienicznych w przypadku nietrzymania moczu należy stosować wkładki urologiczne, a w przypadku większego zaawansowania inkontynencji pieluchomajtki. Przed wyborem wkładki warto zastanowić się jak intensywne jest nietrzymanie moczu, ile objętości płynu będzie musiała przyjąć wkładka i do tego dobrać produkt z odpowiednią chłonnością. Jak to wygląda w praktyce? Przy gubieniu kilku kropel moczu w trakcie kaszlu, kichania, czy śmiechu mówimy o I stopniu wysiłkowego nietrzymania moczu. W takiej sytuacji sprawdzają się najmniejsze wkładki urologiczne przypominające wielkością wkładki higieniczne. Gdy nietrzymanie moczu pojawia się przy codziennych czynnościach o średniej intensywności: podbiegnięcie, podniesienie zakupów, które klasyfikuje się jako II stopień nietrzymania moczu, dobrym wyborem może okazać się średni rozmiar wkładek przypominający wielkością podpaskę. Jeśli nietrzymanie moczu jest dość obfite i zdarza się często zarówno w dzień jak i w nocy to dobrym rozwiązaniem będą pieluchomajtki, które w uzasadnionych przypadkach są refundowane. Z czego jeszcze mogą skorzystać pacjentki?
Tampony urologiczne

Mało znanym rozwiązaniem zabezpieczającym przed niekontrolowanym wyciekiem moczu przy wysiłkowym nietrzymaniu moczu są tampony podpierające szyję pęcherza moczowego i zamykające cewkę moczową. Tampony są wykonywane z miękkiej i delikatnej pianki, łatwo dopasowują się do anatomicznej budowy kobiety, dzięki czemu aplikacja i używanie ich jest komfortowe. Tampon wprowadza się do pochwy (nieznacznie płycej niż tampony stosowane przy menstruacji), uzyskując w ten sposób docisk cewki moczowej i podparcie pęcherza. Skutkuje to całkowitą lub częściową redukcją objawów nietrzymania moczu.
Jak radzić sobie z problemem w życiu codziennym?
Wystąpienie nietrzymania moczu jest niewątpliwie problemem, dolegliwością, która wpływa na obniżenie codziennego komfortu. Po pierwsze, warto uważnie obserwować swój organizm i nie traktować nawet sporadycznego braku kontroli nad pęcherzem, jako uroku wieku, czy efektu ubocznego menopauzy. Ważne, by nie lekceważyć problemu, tylko działać.
Skutki nietrzymania moczu są krępujące i problematyczne, dlatego pierwszym krokiem powinno być dopasowanie i stosowanie odpowiednich środków higienicznych – zabezpieczających, które pozwolą czuć się komfortowo i nie rezygnować z codziennych czynności, aktywności fizycznej, pasji, spotkań. W leczeniu schorzenia bardzo ważne jest odpowiednie nastawienie psychiczne. Uświadomienie sobie, że nietrzymanie moczu, to nie powód do wstydu, czy temat tabu. To schorzenie, które można, a wręcz należy leczyć.
Kolejnym ważnym krokiem jest konsultacja u specjalisty, diagnoza i rozpoczęcie leczenia, a także fizjoterapii. Warto pamiętać, że stwierdzenia: “w Pani wieku to normalne” czy “po urodzeniu dziecka to normalne” to nie jest diagnozowanie ani leczenie. Dlatego warto podchodzić do siebie, swojego wieku i ciała z należytym szacunkiem i konsekwentnie szukać kompetentnej opieki
Biblografia
- Nietrzymanie moczu u kobiet – problem społeczny, medyczny i naukowy. Grzegorz Surkont, Edyta Wlaźlak, Jacek Suzin
- Uroginekologia algorytmy postępowania terapeutycznego. Praca zbiorowa pod red. prof.dr hab.n.med.Marcina Jóźwika i dr n.med. Pawła Szymanowskiego
- Nietrzymanie moczu u kobiet. Podstawy diagnostyki i terapii pod red naukową prof.dr hab. n. med. Ewa Barcz
- Psychospołeczne następstwa nietrzymania moczu Grażyna Stadnicka , Marta Janik, Celina Łepecka-Klusek , Anna Pilewska-Kozak
- Klasyfikacja nietrzymania moczu i sposoby leczenia. Paweł Dębiński, Tadeusz Niezgoda, Przegląd Urologiczny 2014/5 (87)
- Dno miednicy. Fizjologia, patologia, diagnostyka i leczenie. Koncepcja Tanzberger. R.Tanzberger, A. Kuhn, G. Mobs, U. Baumgartner

